Leucodistrofia Vanishing White Matter (VWM)
Saiba mais sobre a VWM, uma condição rara que afeta a “substância branca” do cérebro
5/8/20243 min read
Leucodistrofia Vanishing White Matter (VWM)
O que é
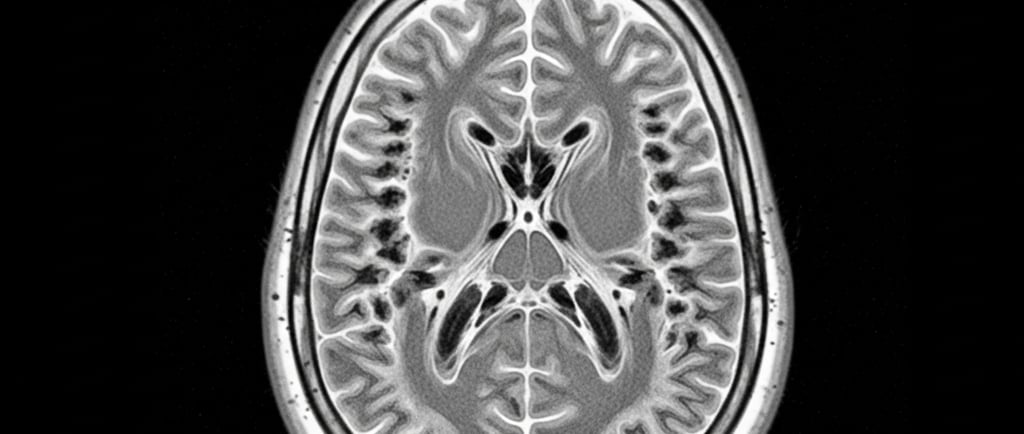
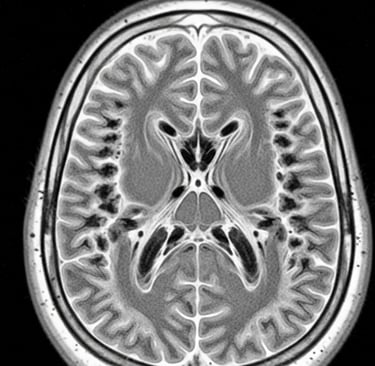
A VWM é uma condição rara que afeta a “substância branca” do cérebro — fibras que conectam áreas cerebrais e ajudam mensagens a “viajarem” com eficiência. Em pessoas com VWM, essas fibras vão se degenerando e formando “áreas vazias” ao longo do tempo. Isso pode acontecer em qualquer idade. A causa está em mudanças (variantes) em genes chamados EIF2B1 a EIF2B5, que alteram uma via de proteção celular chamada Resposta Integrada ao Estresse (ISR). Não há cura ainda, mas existem cuidados que reduzem riscos, e estudos clínicos estão em andamento.
Quem pode ter
Homens e mulheres, crianças e adultos. Em geral, quando os primeiros sinais surgem muito cedo, a doença costuma evoluir mais rápido.
Como reconhecer
No dia a dia, muitas pessoas ficam bem por longos períodos, mas pioram de repente após febre (gripe, virose) ou após pequenas batidas na cabeça. Podem surgir dificuldades de equilíbrio e marcha, fala e cognição; algumas pessoas têm crises epilépticas. Em mulheres, irregularidade menstrual ou ausência de menstruação podem indicar insuficiência ovariana.
Como confirmar
Ressonância Magnética (RM) do cérebro com achados típicos na substância branca; 2) Teste genético para confirmar duas alterações no mesmo gene EIF2B. Se a RM “bate” com VWM e só aparece uma alteração, o time médico precisa procurar a segunda; se nenhuma é encontrada, é preciso buscar outra causa. Por vezes, centros de referência em leucodistrofias ajudam a interpretar exames de imagem e genética.
Como tratar e prevenir pioras
Febre: trate imediatamente com antitérmicos (ibuprofeno ou naproxeno; pode somar paracetamol) para normalizar a temperatura. Em febre com suspeita de infecção bacteriana, os médicos costumam ter baixo limiar para iniciar antibiótico.
Vacinas: são recomendadas (rotina, influenza e COVID-19). Se houver risco de febre com a vacina, o time pode orientar antitérmico.
Trauma de cabeça: evite esportes de alto risco; use capacete para atividades com risco (p. ex., bicicleta).
Cirurgias e anestesia: prefira opções não invasivas quando possível; anestésicos inalatórios (como sevoflurano) podem ativar a via de estresse celular; alternativas como propofol podem ser consideradas pela anestesia.
Crises epilépticas: tratar bem e acompanhar, pois convulsões pioram o curso.
Nutrição: evitar catabolismo e desnutrição; PEG pode ser indicada se não houver ingesta segura suficiente.
Mulheres: insuficiência ovariana é comum; acompanhar com endocrinologia; durante gravidez, o cuidado é mais próximo e o parto deve ocorrer em hospital com obstetrícia, neurologia e UTI.
O que esperar
A VWM progride de forma variável. Início mais precoce geralmente significa evolução mais rápida; episódios de declínio e convulsões tendem a agravar. O genótipo pode ajudar a prever o curso. Pesquisas com novas terapias (p. ex., fosigotifator/ABBV-CLS-7262 e guanabenz) estão em andamento, mas ainda não há tratamento aprovado.
Sinais de alerta (procure o serviço imediatamente)
Febre alta, queda do nível de consciência, perda súbita da marcha ou fala;
Convulsão;
Trauma craniano, mesmo leve, com piora neurológica.
Nestas situações, pode ser necessário internar para observação e suporte intensivo.
Perguntas frequentes
Vacinar piora a doença? → O risco de infecção é maior do que o risco da vacina; por isso vacinar é recomendado.
Que remédios são perigosos? → Evitar, quando possível, medicamentos que ativam a ISR; a evidência clínica é mais forte para anestésicos inalatórios.
Corticoide ajuda na crise? → A recomendação é fraca e depende do caso (uso curto, quando o quadro é grave).
Checklist para consultas
( ) Cartão de manejo do paciente com orientações de febre/trauma/anestesia;
( ) Calendário vacinal atualizado;
( ) Plano de ação para febre em casa (antitérmico imediato, quando procurar serviço);
( ) Encaminhamentos: neurologia, nutrição/fono/TO, endocrinologia (mulheres), genética;
( ) Plano de segurança para atividades físicas (capacete; evitar esportes de impacto).
Dr Thiago G Guimarães — CRM-SP: 178.347 | RQE: 83752
Neurologista – Movimentos Anormais & Neurogenética (USP-SP)
Rua Cristiano Viana, 328, cj 201, Pinheiros-SP | Tel: (11) 3159-0293 | (11) 97473-0293
Site: https://drthiagoguimaraesneuro.com/ | Instagram: @dr.thiagogguimaraes.neuro
